大腸がんの再発は、大腸への再発と他の臓器への再発の2つがあります。
他の臓器への転移の場合は、その約70%が肝臓へ転移します。
肝臓への転移は、手術時と再発時を含めると大腸がん全体の20~30%です。
大腸へ再発した場合の治療は、手術・抗がん剤、放射線治療をがんの状態によって行います。
他の臓器へ転移した場合の治療としては、肝臓と肺への転移では手術、骨と脳への転移では抗がん剤治療か放射線治療を行います。
転移が一番多い肝臓への転移では、手術が最も有効な治療法です。

大腸がんの再発と転移
 15:32
15:32
 tosiyaitou
tosiyaitou
 Posted in
Posted in
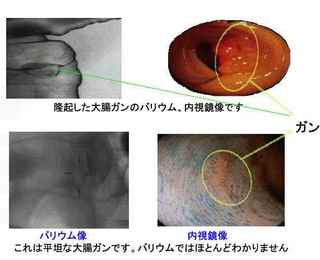
大腸がんの検査:注腸造影検査・大腸内視鏡検査
 20:26
20:26
 tosiyaitou
tosiyaitou
<span style="color:#0000FF;">注腸造影検査</span>は前日に下剤を飲み、腸を空にする必要があります。造影検査を行いますから、造影剤を腸内に入れる必要があります。これにより腸の形をはっきりとさせることが出来るのです。
造影剤として肛門からバリウムを注入し、その後空気を注入し腸を膨らませ、腸内にバリウムを行き渡らせます。
これでエックス線を用いて撮影を行い、下剤を飲みバリウムを排泄して終了になります。
<span style="color:#0000FF;">大腸内視鏡検査</span>では肛門から機械を挿入し、異変をみていくと言うものになります。
大腸内の観察が目的ですから、本来痛みはありません。
肛門から異物を挿入するので違和感やお腹の中を触られている不快感を覚えることはあります。
苦痛を感じることのある検査ではありますが、この検査を行うことではじめてしっかりとした状態を見ることが出来るのです。
注腸造影検査で異常があった場合には、このような検査を行うことで何が原因だったのか知る必要があるのです。
現在では以前に比べ痛みや不快感が減るように痛み止めのジェルなどが用意されています。
内視鏡そのものが細くなったこともあり、比較的受けやすくなったともいえるでしょう。
大腸がんの検査では内視鏡は避けて通ることが出来ませんから、不安な気持ちが強いでしょう。
実際に内視鏡の検査は10分程度と短くなっています。
<a href="http://daityoux.up.seesaa.net/image/lower_gastrointestinal_contrast_radiography.jpg" target="_blank"><img border="0" alt="lower_gastrointestinal_contrast_radiography.jpg" src="http://daityoux.up.seesaa.net/image/lower_gastrointestinal_contrast_radiography-thumbnail2.jpg" width="300" height="272"></a>
 Posted in
Posted in
大腸がんの検査:便潜血検査
 22:34
22:34
 tosiyaitou
tosiyaitou
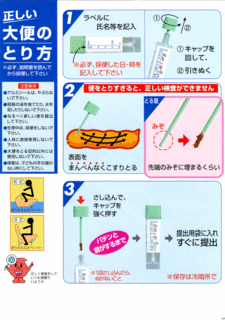
大腸がんの検査で代表的なのは近年各市町村で普及推進されている便潜血検査です。
便のなかに血液がまざっていないかを調べるもので大腸がんの決定的な発見と確定には乏しいですが、健常者の中から可能性のある方を第一段階として選別するには有効な検査です。
この検査に引っ掛かったからといってがんが確定するわけではなく、また異常が見られなかったからといって安心できるものではありません。
実際大腸がんの患者さんの3割程度がのこ検査によって発見に至ったケース・実績があります。
大腸がんでは、血管が豊富な腫瘍から、また腫瘍の一部に潰瘍ができてその潰瘍から出血する場合があります。このような場合、排便時にその部分がこすられて、便に血液が混入します。この便中に混じったわずかな血液を検出するのが、便潜血検査です。
便潜血検査では、血液中に存在するヘモグロビンというタンパク質を検出します。ヘモグロビンは、高い温度の中や、時間がたつにつれて、壊れてしまうという不安定な性質を持っています。このため、正確な検査結果を得るために、採取した便はできるだけ早く専用の容器に入れて冷蔵庫などの冷暗所に保管し、2日分の便を取ったら早めに提出する必要があります。また、血液は便の中に均一に混じっているわけではありません。専用のスティックで便の表面のあちこちをまんべんなく少しずつこすり取ることで、より正確な結果が得られます。
この検査法が陽性だったからといって、必ず大腸がんがあるとは限りません。大腸がん以外の疾患(良性潰瘍や炎症など)でも出血が認められる場合があるからです。また、歯茎など口の中の出血にも反応する場合があります。肉類や魚類など、ヘモグロビンを豊富に含む食事を摂っていた場合にも偽陽性となることがあります。
大腸がんの検査:注腸造影検査
 22:34
22:34
 tosiyaitou
tosiyaitou
注腸造影検査は、大腸内にある便を下剤などを用い取り去ったあと、肛門からバリウムを注入してさらに空気を入れて大腸を膨張させ、そしてレントゲン撮影をする方法です。
簡単そうな検査方法ですが、大腸にたまった便を取り除くのはけっこう大変で、前日から食物繊維の少ない食事にして、さらに検査前には浣腸をする必要があります。
注腸造影検査では、がんやポリープの他にも炎症や病変の大きさや位置などが確認できます。他の検査方法と違い大腸全体を一目で見ることができますし、バリウムを飲むので病変の見逃しも少ないようです。
一方でデメリットもあります。空気を大腸内に入れることで腹部が張ったり、検査終了後にはバリウムを排出しなければならないので再度下剤を服用しなければならなかったりと、患者さんの負担も大きくなってしまいます。
最近では内視鏡検査の技術が進歩しているため、この注腸造影検査はほとんど行われなくなりました。この検査を受ける人は貧血や出血のために内視鏡検査を受けることができない場合だそうです。
妊娠中の人はエックス線による被爆がある恐れがあるので必ず避けるようにしています。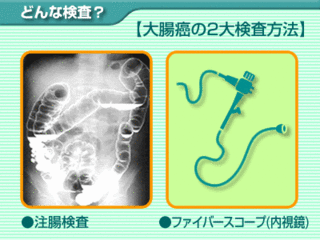
大腸がんの検査:血液検査
 22:34
22:34
 tosiyaitou
tosiyaitou
大腸がんであるか詳しく調べる前に、一般的に初めに行われる検査が血液検査です。多くの情報を得れると同時に患者さんの負担も軽いというメリットがあります。
血液検査では、赤血球が沈む速度、白血球の数、CRP(炎症により増えるタンパクの一種)などから、体内で炎症が起こっていないかを確認します。またクローン病や潰瘍性大腸炎などの病気がないかなどもチェックできます。
そしてヘモグロビン・赤血球・ヘマトクリットを調べることで貧血かどうかが分かります。中でも横行結腸や上行結腸などの肛門から遠くにできた大腸がんでは、貧血を発見のきっかけになることも少なくありません。
下記は血液検査でチェックする項目です。
・心筋梗塞の恐れがないか。
・腸が炎症を起こしていないか。
・膵臓が炎症を起こしていないか。
・肝臓が炎症を起こしていないか。
・感染症の恐れがあるか。
・糖尿病であるか。
・貧血であるか。
・がんの兆候があるか。
大腸がんの検査:視診・触診・指診
 22:34
22:34
 tosiyaitou
tosiyaitou
【視診】
視診では黄疸や貧血や脱水症状は起こっていないか、病気によって顔色が変わってないかなどを確認します。脱水症状があると目や唇が乾いていたりします。
【触診】
触診では体全体のむくみ、特に腹部の張りやしこりがないかを確認します。腹部にしこりがあればがんの可能性も高くなってきます。そして腸に張りがあるということは腸の中に空気が溜まっているということなので、肛門付近で何かが起こっていると考えられます。
【指診】
指診とは直腸指診とも言いますが、指にゴムサックをつけ肛門から指を入れ、そして肛門と直腸に異常がないかを確認する方法です。この方法は直腸がんの発見に非常に有効で、ほとんどの直腸がんを発見することができます。
そして指についた便の形状や血液で、痔と区別することもできます。検査時間は1~2分ですが、特に女性に直腸指診は抵抗があるようで、病院によっては女医が検査を行うところもあるようです。
大腸がんの検査:大腸内視鏡検査
 22:34
22:34
 tosiyaitou
tosiyaitou
大腸内視鏡検査とは肛門から内視鏡を入れて、モニターテレビで大腸内を状態を詳しく映し出す検査方法です。
これで大腸の粘膜に異常がないか、ポリープはできていないか、出血はないかなどを確認します。
内視鏡には全大腸をくまなく観察できる長いものから、S状結腸まで観察できる短いものまであります。
大腸内視鏡検査でポリープが見つかった場合は、検査器具の先端に装着している検査器具でポリープを切除することもできます。
切除したポリープは病理的検査で悪性腫瘍か良性腫瘍かを診断します。こうして検査と治療を同時に行えるという点が大腸内視鏡検査の大きなメリットです。
大腸内視鏡検査を行うときには、検査の前日から食事に気をつかう必要があり、なるべく消化の悪い野菜や果物などを食べないようにします。
検査の当日には下剤や大腸洗浄液を飲んで腸内の便をすべて出し切る必要があります。
 RSS FEED
RSS FEED TWITTER
TWITTER